บทนำ
กระดูก (Bone) ประกอบด้วย 2 ส่วนสำคัญได้แก่ กระดูกส่วนนอก ( Cortical bone) และกระดูกส่วนใน (Trabecular bone ) ปัญหาสำคัญหนึ่งในประชากรสูงวัย ได้แก่ ภาวะกระดูกหักซึ่งเกิดจากมวลของกระดูก (ความหนาแน่นมวลกระดูก/Bone mineral density ย่อว่า BMD) ส่วนนอกลดน้อยลง ทำให้ความแข็งแรงของกระดูกลดลง กระดูกจึงไม่สามารถทนต่อแรงกระ ทำภายนอกได้ จึงทำให้กระดูกหักได้ง่าย และเกิดภาวะทุพลภาพขึ้น
ภาวะที่กระดูกง่ายต่อการหักนี้เรียกว่า ภาวะ/โรคกระดูกพรุน (Osteoporosis) ตำแหน่งกระดูกที่หักได้บ่อยในผู้สูงอายุ ได้แก่กระดูกข้อสะโพก กระดูกสันหลัง
ปัจจุบันมีความตื่นตัวในเรื่องกระดูกพรุนอย่างมาก เนื่องจากภาวะนี้เป็นภาวะที่ป้องกันและชะลอความรุนแรงของโรคได้ในระดับหนึ่ง แพทย์ที่มีบทบาทในด้านการรักษานี้ ได้แก่
- อายุรแพทย์ต่อมไร้ท่อ (ดูแลทั้งผู้ป่วยหญิงชาย เมื่อต้องมีการใช้ยาต่างๆในการรักษาโรคกระดูกพรุน)
- สูตินรีแพทย์ (ดูแลสตรีที่เข้าสู่วัยหมดประจำเดือน)
- และแพทย์โรคกระดูก (ดูแลรักษาผู้ป่วยที่มีกระดูกหัก)
ซึ่งแต่ละกลุ่มจะดูแลผู้ป่วยต่างกลุ่มกัน และอาจมีมุมมองและเทคนิคในการดูแลผู้ป่วยต่างกันด้วย
การวินิจฉัยภาวะกระดูกพรุนเราใช้การวินิจฉัยด้วยรังสี (รังสีจากการตรวจโรค) เป็นหลัก ผู้ให้การวินิจฉัยจะเป็นรังสีแพทย์ หรือแพทย์เวชศาสตร์นิวเคลียร์
เครื่องมือใช้ตรวจความหนาแน่นมวลกระดูกมีชนิดใดบ้าง?
เครื่องมือสำหรับการตรวจความหนาแน่นมวลกระดูกมีหลายชนิด ได้แก่
- Radiogrammetry
- Single Photon Absorptiometry (SPA)
- Dual Photon Absorptiometry (DPA)
- Single Energy X-ray Absorptiometry (SXA)
- Dual Energy X-ray Absorptiometry (DEXA)
- Quantitative Computed Tomography (QCT)
- Quantitative Ultrasound
ขัอดี ข้อเสียของเครื่องมือแต่ละชนิดที่มีให้บริการในทางเวชปฏิบัติในประเทศไทยเป็นอย่างไร?
ขัอดี ข้อเสียของเครื่องมือแต่ละชนิดที่มีให้บริการในทางเวชปฏิบัติในประเทศไทย ได้แก่
- DEXA เป็นเครื่องตรวจโดยใช้รังสีเอกซ์พลังงานต่ำ (รังสีจากการตรวจโรค)
- มีข้อดีคือ ให้ความถูกต้องแม่นยำสูง ผู้รับการตรวจได้รับปริมาณรังสีน้อย สามารถใช้ตรวจกระดูกได้หลายส่วน รวมทั้งมวลกระดูกทั้งร่างกาย
- ข้อเสียคือ มีข้อจำกัดในกรณีมีภาวะกระดูกสันหลังเสื่อมซึ่งพบบ่อยในผู้สูงอายุ ซึ่งค่าที่ตรวจได้จะมีความคลาดเคลื่อนสูง
ทั้งนี้ ปริมาณรังสีที่ผู้รับการตรวจด้วยเครื่องมือชนิดนี้ ประมาณ 0.8-4.6 mSv/ millisievert ซึ่งต่ำกว่ารังสีที่ได้รับจากเอกเรย์ปอดมาก คือ ผู้รับการตรวจเอกซเรยปอดจะได้รับรังสีประมาณ 20 mSv
- QCT เทคนิคนี้ให้ความถูกต้องและแม่นยำสูงสุด สามารถแยกกระดูก ส่วนนอกและกระ ดูกส่วนในได้ชัดเจน ข้อเสียที่สำคัญคือผู้รับการตรวจจะได้รับปริมาณรังสีสูง คือประมาณ 25- 360 mSv
- ULTRASOUND (อัลตราซาวด์) ข้อดีที่สำคัญคือ เป็นการตรวจที่ไม่ใช้รังสี ผู้รับการตรวจจึงไม่ได้รับรังสีเลย ทำให้เราสามารถพบเห็นการตรวจวิธีนี้ได้นอกสถานพยาบาล อย่างไรก็ตาม เทคนิคนี้ให้ความถูกต้องแม่นยำที่ไม่สูงมากนัก และสามารถตรวจได้เฉพาะกระดูกส้นเท้า ซึ่งไม่ใช่จุดที่เสี่ยงต่อการหัก นอกจากนี้ผลตรวจที่ปกติ ไม่ได้เป็นตัวแทนของความหนาแน่นมวลกระดูกในกระดูกส่วนอื่นๆ จึงบอกค่าได้เฉพาะกระดูกชิ้นที่ตรวจเท่านั้น
ทั้งนี้ จาก ข้อดี ข้อเสีย ดังกล่าวข้างต้น ทำให้การตรวจด้วยเครื่อง/เทคนิค DEXA เป็นเทคนิคที่เหมาะสมที่สุด จึงเป็นที่นิยมใช้อย่างแพร่หลาย
การตรวจความหนาแน่นมวลกระดูกตรวจที่กระดูกตำแหน่งใด?
ทั่วไป นิยมตรวจกระดูกที่มีโอกาสหักได้ง่ายจากภาวะ/โรคกระดูกพรุน 3 ตำแหน่ง ได้ แก่ กระดูกสันหลังส่วนเอว (Lumbar spine) กระดูกข้อสะโพก (Hip) และกระดูกปลายแขน (Forearm)
ค่าความหนาแน่นมวลกระดูกแต่ละตำแหน่ง แม้ว่าจะมีแนวโน้มไปในทิศทางเดียวกัน แต่ไม่สามารถนำมาใช้แทนกันได้ และในหลายกรณีที่ค่าเหล่านี้มีความแตกต่างกันมาก ดังนั้นในการวินิจฉัยให้ได้ผลที่แน่นอน จึงจำเป็นต้องตรวจอย่างน้อยในกระดูกทั้ง 3 ตำแหน่งดังกล่าว
แปลผลการตรวจความหนาแน่นมวลกระดูกอย่างไร?
ค่าความหนาแน่นมวลกระดูกที่วัดได้ มีหน่วยเป็น มวล/ตารางพื้นที่กระดูก (gm/sq cm, กรัม/ตารางเซนติเมตร) จากค่านี้ยังไม่สามารถบอกได้ว่ากระดูกบางหรือไม่ เราต้องนำค่านี้ไปเปรียบเทียบกับค่าปกติในกลุ่มคนที่อายุเท่ากัน เชื้อชาติเดียวกัน หรือเชื้อชาติที่ใกล้เคียงกัน (เรียกว่า ค่า Z) เช่น คนเอเชียด้วยกัน และคำนวณเป็นค่าความแปรผันทางสถิติที่เรียกว่า T- score (T) ซึ่งใช้เป็นค่าวินิจฉัยภาวะความหนาแน่นมวลกระดูก โดย
- ค่า T score ที่มากกว่า -1 (ลบ 1) ถือว่าความหนาแน่นกระดูกปกติ
- ค่า T score ที่อยู่ระหว่าง -1 ถึง -2.5 ถือว่า กระดูกบาง (Osteopenia)
- ค่า T score ที่น้อยกว่า -2.5 คือ กระดูกพรุน (Osteoporosis)
อนึ่ง ในกรณีที่ต้องการตรวจซ้ำเพื่อดูการเปลี่ยนแปลงความหนาแน่นมวลกระดูกไม่ว่าจะได้รับการรักษาหรือไม่ ควรต้องได้รับการตรวจด้วยเดรื่องตรวจเดิม เนื่องจากเครื่องตรวจแต่ละเครื่อง จะมีความแปรผันในตัวเองที่ต่างกัน ทำให้ผลตรวจแตกต่างกันได้
ภาพที่ 1 แสดงตำแหน่งการตรวจความหนาแน่นของกระดูกของข้อสะโพก
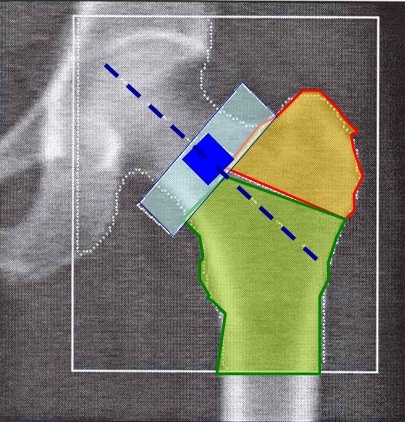
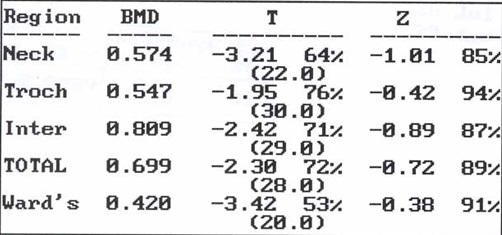
ภาพที่ 2 แสดงค่าความหนาแน่นกระดูกในส่วนต่างๆของข้อสะโพก และค่าเปรียบเทียบทางสถิติ พบว่ามีภาวะกระดูกพรุนของคอกระดูกต้นขา (Femoral neck) ซึ่งเป็นตำแหน่งที่หักได้บ่อย
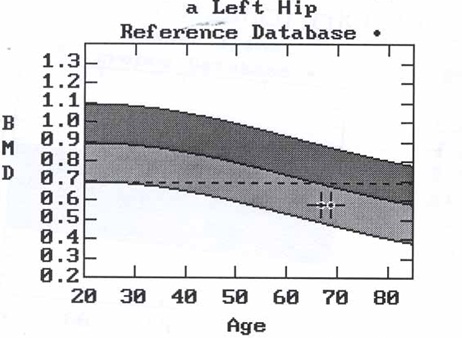
ภาพที่ 3 แสดงค่าความหนาแน่นกระดูกโดยรวมของข้อสะโพกเปรียบกันในช่วงอายุตั้งแต่ 20 ถึง 80 ปี พื้นที่สีเข้มด้านบนเป็นความหนาแน่นที่สูงกว่าค่าเฉลี่ย 2 SD (standard deviation, ค่าเบี่ยงเบนมาตรฐาน) พื้นที่สีจางด้านล่างเป็นความหนาแน่นที่ต่ำกว่าค่าเฉลี่ย 2 SD
ผู้ใดสมควรได้รับการตรวจคัดกรองความหนาแน่นมวลกระดูก?
จากข้อมูลของกรมการแพทย์กระทรวงสาธารณสุข แนะนำให้ใช้ OSTA (Osteoporosis self-assessment Toll for Asian index) ประเมินก่อนการตรวจด้วย DEXA โดยสูตรคือ 0.2 x ( น้ำหนัก – อายุ) ถ้าค่าดัชนีที่ได้น้อยกว่า – 4 จัดว่าเป็นผู้มีอัตราเสี่ยงสูงต่อกระดูกหักหรือต่อโรคกระดูกพรุน สมควรได้รับการตรวจความหนาแน่นมวลกระดูก
อย่างไรก็ตาม ผู้ที่ควรได้รับการตรวจความหนาแน่นกระดูกได้แก่ สตรีวัยหมดประจำเดือนทุกรายที่มีอัตราเสี่ยงสูง คือดัชนีดังกล่าวน้อยกว่า – 4 หรือ ผู้สูงอายุที่มีอายุมากกว่า 65 ปีขึ้นไป หรือเป็นผู้มีปัจจัยเสี่ยงต่อภาวะกระดูกพรุน เช่น สูบบุหรี่ และ/หรือมีคนกระดูกหักในครอบ ครัว เป็นต้น
เตรียมตัวอย่างไรสำหรับการตรวจความหนาแน่นมวลกระดูก?
ไม่จำเป็นต้องมีการเตรียมตัวพิเศษใดๆทั้งสิ้น สามารถตรวจได้เลย เมื่อตรวจเสร็จก็ใช้ชีวิตได้ตามปกติ กลับบ้าน ทำงานได้เลย ไม่มีรังสีใดๆหลงเหลืออยู่ในตัว
มีขั้นตอนการตรวจความหนาแน่นมวลกระดูกอย่างไร?
การตรวจความหนาแน่นมวลกระดูกด้วยเทคนิค DEXA ซึ่งเป็นการตรวจที่แพร่หลายที่สุด จะเริ่มด้วยการที่ผู้รับการตรวจจะเปลี่ยนเสื้อผ้าในชุดที่สบาย นำชิ้นส่วนโลหะออกจากร่างกาย (ในกรณีที่ผู้รับการตรวจใส่ข้อสะโพกเทียมจะได้รับการตรวจในข้อสะโพกฝั่งตรงข้าม หรือกรณีใส่เหล็กดามกระดูกสันหลัง ก็จะได้รับการตรวจในกระดูกสันหลังส่วนเอวที่ไม่มีเหล็กอยู่) จาก นั้นผู้รับการตรวจจะนอนบนเตียงตรวจ เจ้าหน้าที่จะจัดตำแหน่งร่างกายที่เหมาะสม แล้วเริ่มการตรวจด้วยการปล่อยรังสีเอกซ์(รังสีจากการตรวจโรค) พลังงานต่ำไปยังตำแหน่งที่ต้องการตรวจ ผู้รับการตรวจจะไม่รู้สึกผิดปกติใดๆทั้งสิ้น และจะใช้เวลาบนเตียงตรวจประมาณ 10-15 นาที หลังการตรวจไม่มีคำแนะนำในการปฏิบัติตัวพิเศษใดๆ
อนึ่ง การตรวจนี้ ไม่ควรตรวจในสตรีมีครรภ์ เนื่องจากทารกในครรภ์จะได้รับรังสี (รังสีจากการตรวจโรค) โดยไม่จำเป็น และอาจเป็นสาเหตุให้ทารกพิการ หรือแท้งได้
ปัจจัยที่ส่งเสริมให้มีภาวะกระดูกพรุนมีอะไรบ้าง?
ปัจจัยที่ส่งเสริมให้มีภาวะ/โรคกระดูกพรุน ได้แก่
- ปัจจัยด้านพันธุกรรม เช่น เพศหญิง รูปร่างบาง เชื้อชาติเอเชีย
- ปัจจัยด้านฮอร์โมนเพศหญิง เช่น การหมดประจำเดือนเร็ว หรือ วัยหมดประจำเดือน
- ปัจจัยด้านโภชนาการ เช่น การได้รับแคลเซียม และวิตามินดี น้อย บริโภคสุรา หรือสูบบุหรี่จัด
- ปัจจัยโรคทางอายุรกรรม เช่น โรคต่อมไร้ท่อ โรคเลือด การใช้ยาบางชนิดเป็นระยะยาว นาน เช่น ยาในกลุ่มสเตียรอยด์ เป็นต้น
ที่มา https://haamor.com/th/ความหนาแน่นมวลกระดูก/